Lesiones en el músculo esquelético.
Las principales lesiones de los músculos se llaman desgarres.
El desgarro muscular se define como una lesión traumática en la que existe un desgarro parcial o completo de
un mayor o menor número de fibras musculares. Además de verse afectadas las fibras musculares, también
pueden verse afectadas las estructuras circundantes como el tejido conjuntivo que las rodea o los vasos
sanguíneos.
Habitualmente los músculos que se ven más afectados son los músculos de las extremidades (más incidencia
en las inferiores), y en los músculos de la espalda. Siendo más habitual en músculos poliarticulares o con una
estructura compleja. Un calentamiento insuficiente o inexistente, aumenta las posibilidades de sufrir una lesión
de este tipo, o bien, un entrenamiento con cargas sin una supervisión correcta.
Las distensiones musculares son frecuente en aquellos deportes que existen movimientos explosivos, como el
fútbol, atletismo, etc. Un cambio de ritmo brusco en la carrera, un golpeo al balón, una batida de salto, son
movimientos en los que el músculo puede verse afectado con esta lesión.
El mecanismo de lesión:
Este tipo de lesiones se produce cuando existe una sobre carga dinámica sobre el segmento implicado en un
movimiento, habitualmente durante una contracción muscular excéntrica. Por tanto la causa frecuente es una
contracción muscular violenta con un estiramiento simultáneo. Su localización frecuente es en la unión
miotendinosa, aunque también puede darse en el propio vientre muscular.
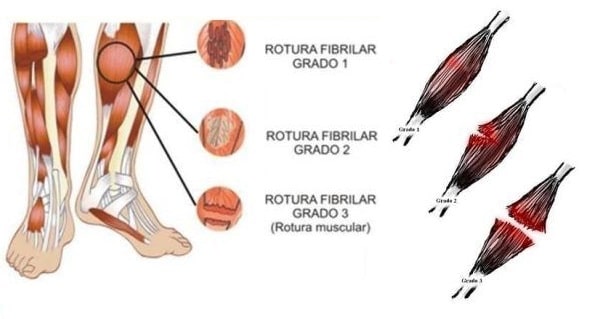
La distensión o desgarro muscular se clasifica según su gravedad en tres grados:
-Grado 1 o leve: existe un estiramiento o rotura de alguna fibra muscular. El deportista experimenta una
molestia ligera y una tumefacción mínima, pero manteniendo una movilidad completa. Es posible que en
este grado el deportista no sea consciente de la lesión cuando se produce, y lo sea sin embargo después
de la actividad física o incluso al día siguiente. Esta afectación requiere tratamiento conservador.
-Grado 2 o moderado: en este grado existe una rotura moderada de fibras del músculo y del tendón. La
palpación en la zona afectada es dolorosa. Presencia de tumefacción y con una pérdida de movilidad.
Además puede verse afectada la marcha si la lesión se ha producido en el miembro inferior. El deportista
habitualmente suele abandonar la actividad deportiva en el momento de la lesión. Esta afectación
requiere tratamiento conservador.
-Grado 3 o grave: en este grado presenta la rotura completa del vientre muscular, de la unión
miotendinosa o de la inserción del tendón. A la palpación se aprecia un defecto notable y amplio en la
fibra muscular. Existe menos capacidad de movilidad y carga si es en miembros inferiores que en el
grado 2, habiendo un dolor más intenso que en los grados precedentes. Presencia de un edema
importante.